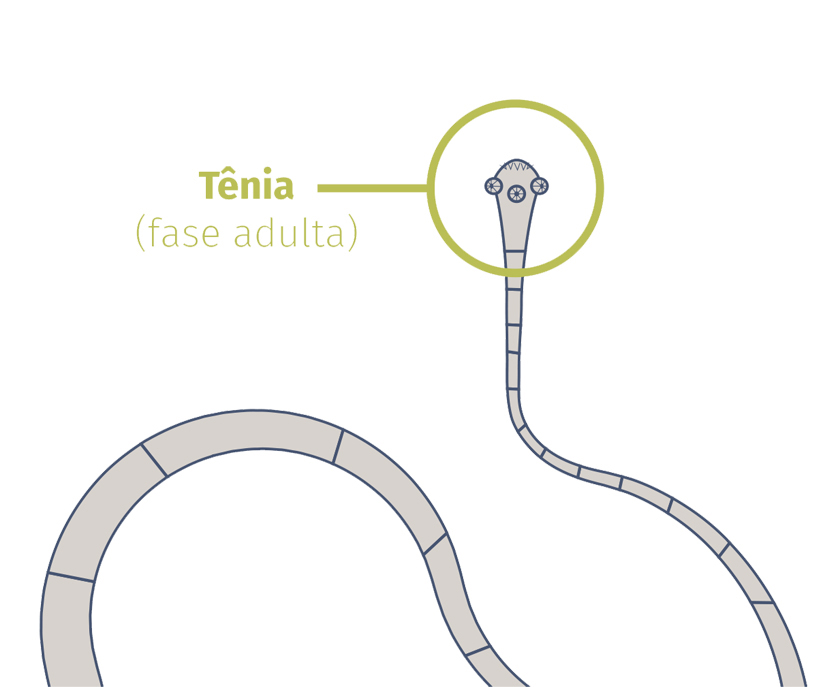
Teniose e Cisticercose
A teniose e a cisticercose são duas doenças diferentes causadas pelo mesmo parasita em fases diferentes do seu ciclo de vida.
Ciclo do Parasita
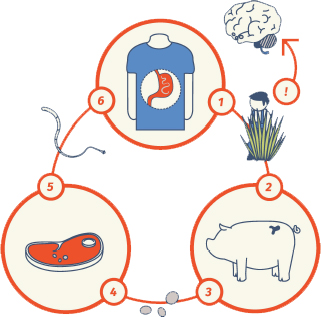
- A pessoa infectada contamina o ambiente depositando suas fezes em locais irregulares;
- Os animais entram em contato com o ambiente contaminado e ingerem os ovos da tênia;
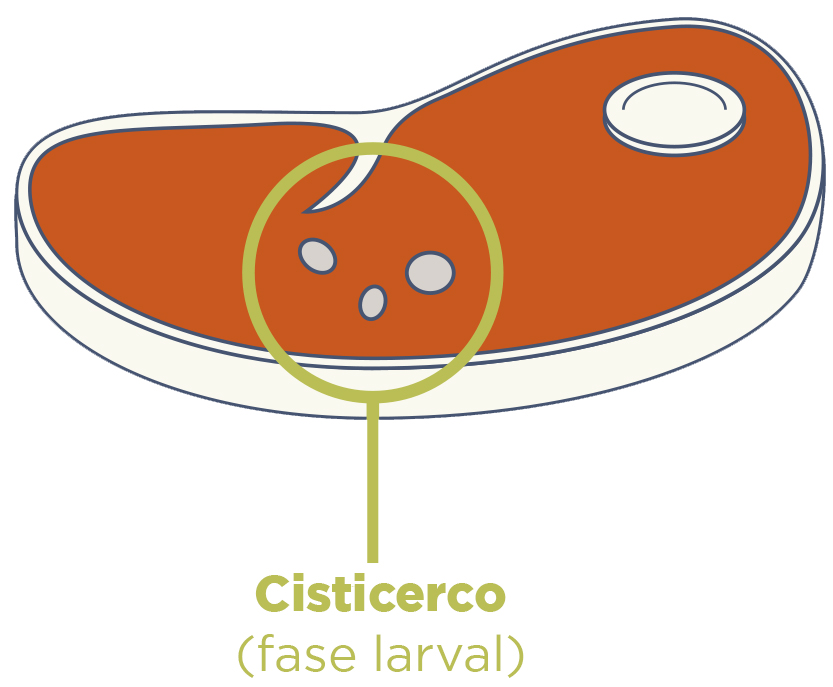
- Os cisticercos se alojam no corpo do animal;
- As carnes e embutidos originários desses animais são consumidos pelo ser humano;
- A larva da tênia se fixa e se desenvolve no corpo do hospedeiro (ser humano);
- Uma vez infectada a pessoa libera proglotes através das fezes;
Existem situações onde a infecção acontece pela ingestão de água ou outros alimentos contaminados, causando assim a cisticercose (neurocisticercose e cisticercose ocular)
A melhor forma de prevenção da Teniose e da Cisticercose é interromper o ciclo do parasita.
Como evitar?
- Coma somente carne e embutidos bem fritos, bem cozidos ou bem assados. Procure comprar carnes com selo de inspeção;
- Lave muito bem frutas e verduras consumidas cruas e tenha cuidado com a água de beber, pois podem conter ovos de solitária;
- Use somente água de fontes limpas ou água fervida, filtrada ou tratada para o consumo ou limpeza de alimentos e utensílios;
- Lave as mãos antes das refeições, antes de preparar e comer os alimentos e sempre depois de ir ao banheiro;
- Use corretamente o sanitário e lave sempre as mãos depois de fazer suas necessidades;
- Não faça suas necessidades ao ar livre. Caso seja preciso enterre as fezes;
- Não use água contaminada com fezes ou esgoto para molhar a horta;
- Crie porcos fechados em chiqueiros.
ATENÇÃO: Observe suas fezes, pois elas podem conter proglotes com milhares de ovos de tênia.
Período de incubação
- Da cisticercose humana, varia de 15 dias a anos após a infecção. Para a teníase, em torno de 3 meses após a ingesta da larva, o parasita adulto já é encontrado no intestino delgado humano.
Teniose
A teniose é causada pela "tênia", também conhecida por "solitária", um verme achatado que se prende à parede do intestino e pode chegar a 4 metros de comprimento.
Como se pega a tênia?
- Quando comemos carne de boi ou de porco com larvas desse parasita, mal cozida ou crua ou, ainda, comendo embutidos (salames, chouriço, salsichas, morcela, entre outros) feitos com carne desses animais contendo as larvas da tênia.
Quais os sintomas?
- Por vezes não há sintomas, ou então podem ocorrer dores de barriga, vômito, gases, perda de peso, diarreia e mal-estar gástrico.
Mas atenção. Estes sintomas podem significar outras doenças. O melhor é sempre procurar um médico.
Como evitar?
- Comendo alimentos feitos com carne apenas se estiverem bem fritos. bem cozidos ou bem assados. (Para sua segurança, só coma carne ou embutidos que tenham sido liberados pela inspeção sanitária.
- Uma pessoa com tênia libera pedaços dela (proglotes) com milhares de ovos, que contaminam a água, o ambiente, o pasto e consequentemente os animais, persistindo o ciclo.
Como tratar?
- O tratamento é feito com medicamento sob orientação médica.
Características epidemiológicas
A América Latina tem sido apontada por vários autores como área de prevalência elevada de neurocisticercose, que está relatada em 18 países latino-americanos, com uma estimativa de 350.000 pacientes. A situação da cisticercose suína nas Américas não está bem documentada. O abate clandestino de suínos, sem inspeção e controle sanitário, é muito elevado na maioria dos países da América Latina e Caribe, sendo a causa fundamental a falta de notificação.
No Brasil, a cisticercose tem sido cada vez mais diagnosticada, principalmente nas regiões Sul e Sudeste, tanto em serviços de neurologia e neurocirurgia quanto em estudos anatomopatológicos. A baixa ocorrência de cisticercose em algumas áreas do Brasil, como por exemplo nas regiões Norte e Nordeste, pode ser explicada pela falta de notificação ou porque o tratamento é realizado em grandes centros, como São Paulo, Curitiba, Brasília e Rio de Janeiro, o que dificulta a identificação da procedência do local da infecção.
O Ministério da Saúde registrou um total de 937 óbitos por cisticercose no período de 1980 a 1989. Até o momento não existem dados disponíveis para que se possa definir a letalidade do agravo.
Cisticercose
É uma doença parasitária causada pela ingestão dos ovos da tênia, presente nas fezes do indivíduo com teniose.
Como se pega a cisticercose?
- Através de alimentos ou água contaminada com fezes de humanos portadores da tênia.
- Quando uma pessoa com tênia defeca no chão ao ar livre, ou em casinhas (privadas), libera esses ovos, que são levados pelo vento, contaminando as águas dos rios e fontes, as verduras, o pasto, etc. Se os animais e as pessoas comem alimentos ou bebem água contaminada com essas fezes, acabam desenvolvendo a doença.
Quais os sintomas?
Variam de acordo com o local onde o cisticerco está alojado.
- Neurocisticercose
- Cisticercos localizados no cérebro:
- Dores de cabeça frequentes;
- Convulsões;
- Confusão mental.
- Cisticercos localizados no cérebro:
- Pode se localizar na musculatura ocasionando:
- Inchaço;
- Inflamação;
- Dificuldade nos movimentos.
- Cisticercose ocular:
- Pode levar a cegueira.
Como tratar?
- Procure o médico se aparecer qualquer sintoma (Convulsões, dores de cabeça frequentes e confusão mental) de cisticercose, a fim de fazer o diagnóstico.
- O tratamento da neurocisticercose deve ser realizado preferencialmente em ambiente hospitalar.
Notificação/Investigação
- A cisticercose é uma doença de notificação de interesse estadual devendo ser devidamente notificada e investigada pelo profissional de saúde.
Links importantes
- Resolução Sesa N° 1192/2023 - Revoga a Resolução 300/2018 e altera o Programa Estadual de Controle de Teníase e Cisticercose
- Nota Técnica nº04/2024 - Vigilância e Atenção nos casos de teniose e cisticercose no Paraná.
Manter permanente articulação entre a vigilância sanitária do setor saúde e das secretarias de agricultura, visando adoção de medidas sanitárias preventivas.
Não é doença de notificação compulsória. Entretanto, os casos diagnosticados de teníase e neurocisticercose devem ser informados aos serviços de saúde, visando mapear as áreas afetadas, para que se possa adotar as medidas sanitárias indicadas.
- Teníase - indivíduo que elimina proglotes de tênia.
- Cisticercose - paciente suspeito, com ou sem sintomatologia clínica, que apresenta imagens radiológicas suspeitas de cisticercos; paciente suspeito com sorologia positiva para cisticercose e/ou exames por imagem sugestivos da presença dos cistos.
- Trabalho educativo da população - uma das medidas mais eficazes no controle da teníase/cisticercose é a promoção de extenso e permanente trabalho educativo nas escolas e nas comunidades. A aplicação prática dos princípios básicos de higiene pessoal e o conhecimento dos principais meios de contaminação constituem medidas importantes de profilaxia. O trabalho educativo da população deve visar à conscientização, ou seja, a substituição de hábitos e costumes inadequados e adoção de outros que evitem as infecções;
- Bloqueio de foco do complexo teníase/cisticercose - o foco do complexo teníase/cisticercose pode ser definido como sendo a unidade habitacional com pelo menos: indivíduos com sorologia positiva para cisticercose; um indivíduo com teníase; um indivíduo eliminando proglotides; um indivíduo com sintomas neurológicos suspeitos de cisticercose; animais com cisticercose (suína/bovina). Serão incluídos no mesmo foco outros núcleos familiares que tenham tido contato de risco de contaminação. Uma vez identificado o foco, os indivíduos deverão receber tratamento com medicamento específico;
- Fiscalização da carne - essa medida visa reduzir, ao menor nível possível, a comercialização ou o consumo de carne contaminada por cisticercos e orientar o produtor sobre medidas de aproveitamento da carcaça (salga, congelamento, graxaria, conforme a intensidade da infecção), reduzindo perdas financeiras e dando segurança para o consumidor;
- Fiscalização de produtos de origem vegetal - a irrigação de hortas e pomares com água de rios e córregos, que recebam esgoto ou outras fontes de águas contaminadas, deve ser coibida através de rigorosa fiscalização, evitando a comercialização ou o uso de vegetais contaminados por ovos de Taenia;
- Cuidados na suinocultura - evitar o acesso do suíno às fezes humanas e à água e alimentos contaminados com material fecal: essa é a forma de evitar a cisticercose suína;
- Isolamento - para os indivíduos com cisticercose ou portadores de teníase, não há necessidade de isolamento. Para os portadores de teníase, entretanto, recomenda-se medidas para evitar a sua propagação: tratamento específico, higiene adequada;
- Desinfecção concorrente - é desnecessária, porém é importante o controle ambiental através da deposição correta dos dejetos (saneamento básico) e rigoroso hábito de higiene (lavagem das mãos após evacuações, principalmente).