Febre amarela
20/07/2022
_ _ _
30/06/2021
_ _ _
26/05/2021
_ _ _
22/04/2021
_ _ _
27/03/2018
Boletim Completo
_ _ _
Febre Amarela - CID10: A-95
Aspectos Clínicos e Epidemiológicos
A febre amarela (FA) silvestre é uma doença infecciosa febril aguda, não contagiosa, causada por um arbovírus do gênero Flavivirus, família Flaviviridade. Epidemiologicamente, a doença pode se apresentar sob duas formas distintas: febre amarela urbana (FAU) e febre amarela silvestre (FAS), diferenciando-se uma da outra apenas pela localização geográfica, espécie vetorial e tipo de hospedeiro.
A doença mantém-se endêmica e enzoótica em diversas regiões tropicais das Américas e da África, e de modo esporádico, são registrados surtos e epidemias de magnitude variável.
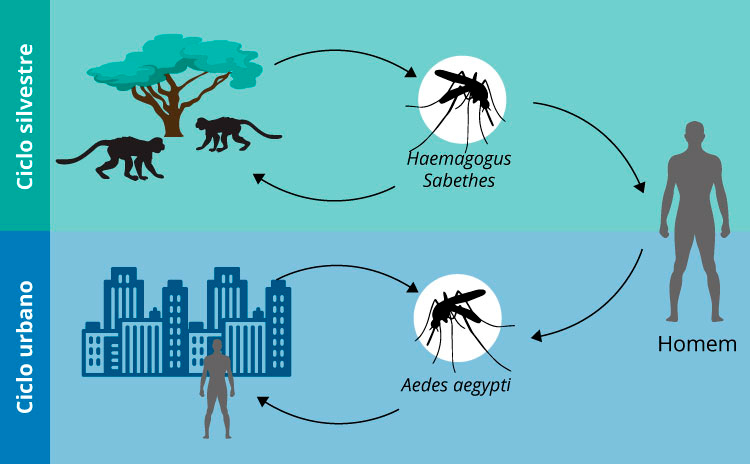
Atualmente, nas Américas, são conhecidos dois ciclos de transmissão do vírus da FA: um urbano, do tipo homem-mosquito-homem, no qual o Aedes aegypti é o principal vetor; e o outro silvestre, complexo, no qual diferentes espécies de mosquitos (Haemagogus spp. e Sabethes spp.) atuam como vetores e primatas não humanos (PNH) participam como hospedeiros, amplificando o vírus durante a fase virêmica.
No humano a Febre Amarela possui rápida evolução, com cerca de 10% dos casos, evoluindo para formas graves com icterícia (amarelão da pele), dor abdominal intensa, sangramentos em sistema digestivo (vômitos ou fezes com sangue), pele ou urina e falência renal. Por isso a importância de identificar a doença precocemente para realizar os cuidados médicos necessários.
A vacina está disponível nas unidades de saúde de todo estado. Quem tem entre 9 meses de idade e 59 anos e nunca tomou uma dose deve se vacinar. Confira abaixo informações específicas sobre vacinação, protocolos, boletins e fluxos próprios do Estado.
IMPORTANTE: Qualquer pessoa não vacinada, independentemente da idade ou sexo, que se exponha em áreas de risco e/ou com recomendação de vacina. É fundamental cobertura vacinal da população em todo o território nacional, esta é a principal forma de prevenir a febre amarela.
Agente Etiológico
Vírus Amarílico, gênero Flavivírus e família Flaviridae. Ele pertence ao mesmo gênero e família de outros vírus responsáveis por doença no homem, entre os quais a Dengue.
Vetores, Reservatórios e Hospedeiros
Os mosquitos do gênero Haemagogus e Sabethes, principalmente, têm importante papel epidemiológico na perpetuação do vírus da FAS, no Brasil. Os hospedeiros naturais são os Primatas Não Humanos (macacos). O homem, não imunizado, entra nesse ciclo acidentalmente.
Na febre amarela urbana (FAU), o Aedes aegypti é seu principal vetor, com um ciclo simples, do tipo homem-mosquito-homem onde o Aedes aegypti responsabiliza-se pela disseminação da doença, e o homem é o único hospedeiro de importância epidemiológica.
IMPORTANTE: Os macacos não transmitem a febre amarela! Eles são importantes sentinelas para alerta em regiões onde o vírus da Febre Amarela está circulando. Macacos mortos são analisados em exames específicos para detectar se a causa morte foi Febre Amarela, o que aciona o alerta de cuidado com as pessoas
Modo de Transmissão
O vírus da febre amarela é transmitido pela picada dos mosquitos transmissores infectados. A doença não é passada de pessoa a pessoa. A série histórica da doença no Brasil tem demonstrado maior frequência de ocorrência de casos humanos nos meses de dezembro e maio, como um padrão sazonal.
Esse fato ocorre principalmente no verão, quando a temperatura média aumenta na estação das chuvas, favorecendo a reprodução e proliferação de mosquitos (vetores) e, por consequência o potencial de circulação do vírus.
Os vetores silvestres têm hábito diurno, realizando o repasto sanguíneo durante as horas mais quentes do dia, sendo os vetores dos gêneros Haemagogus e Sabethes, geralmente, mais ativos entre às 9h e 16h da tarde.
Há dois diferentes ciclos epidemiológicos de transmissão: o silvestre e o urbano. Apesar desses ciclos diferentes, a febre amarela tem as mesmas características sob o ponto de vista etiológico, clínico, imunológico e fisiopatológico.
No ciclo silvestre da febre amarela, os primatas não humanos (macacos) são os principais hospedeiros e amplificadores do vírus e os vetores são mosquitos com hábitos estritamente silvestres, sendo os gêneros Haemagogus e Sabethes os mais importantes na América Latina. Nesse ciclo, o homem participa como um hospedeiro acidental ao adentrar áreas de mata.
No ciclo urbano, o homem é o único hospedeiro com importância epidemiológica e a transmissão ocorre a partir de vetores urbanos (Aedes aegypti) infectados.
IMPORTANTE: O ciclo da doença atualmente é silvestre, com transmissão por meio de vetor (mosquitos dos gêneros Haemagogus e Sabethes no ambiente silvestre). O último caso de febre amarela urbana foi registrado no Brasil em 1942 e todos os casos confirmados desde então decorrem do ciclo silvestre de transmissão.
Período de Incubação
O período de incubação, ou seja, o tempo que os sintomas vão começar a aparecer a partir da infecção, varia, em média, 3 a 6 dias, após a picada do mosquito infectado.
Diagnóstico
É clínico, epidemiológico e laboratorial.
Específico
Os exames são realizados pelo Laboratório Central do Estado (LACEN), devendo-se realizar o cadastro da amostra no Gerenciador de Ambiente Laboratorial (GAL), informando-se os dados da ficha de notificação do SINAN. O método diagnóstico deverá ser solicitado conforme a data de início dos sintomas: 1-Até 5 dias: PCR (Biologia Molecular) para Febre Amarela; 2-Entre 6 e10 dias do início dos sintomas: PCR e Sorologia (IgM) para Febre Amarela; 3-Após 10 dias de início dos sintomas: sorologia IgM para Febre Amarela. Para detalhes sobre a coleta e armazenamento das amostras, vide o manual do Lacen-PR.
Inespecífico
As formas leves e moderadas apresentam quadro clínico autolimitado, não há alterações laboratoriais importantes, salvo por leucopenia, discreta elevação das transaminases (nunca superior a duas vezes os valores normais encontrados) com discreta albuminúria caracterizada por encontro de cilindros hialinos no sedimento urinário. Nas formas graves clássicas ou fulminantes podem ser encontradas as seguintes alterações: leucopenia com neutrofilia e intenso desvio à esquerda.
Em pacientes com infecção secundária pode-se observar leucocitose com neutrofilia. Trombocitopenia (sendo comum valores de 50.000 plaquetas/cm³ ou valores menores) aumento dos tempos de protrombina, tromboplastina parcial e coagulação.
Diminuição dos fatores de coagulação sintetizados pelo fígado (II,V,VII,IX E X).
Aumento de: Transaminases (em geral acima de 1.000 UI); bilirrubinas (com predomínio da bilirrubina direta); colesterol; fosfatase alcalina; Gama-GT; ureia e creatinina, estas com valores (5 a 6 vezes ou até mais altos que os valores normais).
Observe-se que a confiabilidade dos resultados dos testes laboratoriais depende dos cuidados durante a coleta, manuseio, acondicionamento e transporte das amostras.
Diferencial
As formas leves e moderadas se confundem com outras viroses, por isso são de difícil diagnóstico, necessitando-se da história epidemiológica. As formas graves clássicas ou fulminantes devem ser diferenciadas das hepatites graves fulminantes, leptospirose, malária por Plasmodium falciparum, febre maculosa, dengue e septicemias.
IMPORTANTE: Cerca de 20% a 50% das pessoas que desenvolvem febre amarela grave podem morrer. Assim que surgirem os primeiros sinais e sintomas, é fundamental buscar ajuda médica imediata.
Tratamento
Não existe tratamento antiviral específico. É apenas sintomático, com cuidadosa assistência ao paciente que, sob hospitalização, deve permanecer em repouso, com reposição de líquidos e das perdas sanguíneas, quando indicado.
Os quadros clássicos e/ou fulminantes exigem atendimento em Unidade de Terapia Intensiva, o que reduz as complicações e a letalidade.
Características Epidemiológicas
Nas duas últimas décadas, foram registradas transmissões de FA além dos limites da área considerada endêmica (região amazônica). Casos humanos e/ou epizootias em PNH ocorridos na Bahia, em Minas Gerais, em São Paulo, no Paraná e no Rio Grande do Sul representaram a maioria dos registros de FA no período, caracterizando uma expansão recorrente da área de circulação viral nos sentidos leste e sul do país, que afetou áreas consideradas “indenes” até então, onde o vírus não era registrado há décadas.
Processos de reemergência do vírus da febre amarela produziram importante impacto na saúde pública, representado pelos mais extensos surtos em humanos e epizootias em PNH pela doença das últimas décadas, sendo que os mais recentes ocorreram na região Centro-Oeste, Sudeste e Sul do Brasil.
Como prevenir?
A vacina é a principal ferramenta de prevenção e controle da febre amarela. O Sistema Único de Saúde (SUS) oferta vacina contra febre amarela para a população. Desde abril de 2017, o Brasil adota o esquema vacinal de apenas uma dose durante toda a vida, medida que está de acordo com as recomendações da Organização Mundial de Saúde (OMS).
Toda pessoa que reside em Áreas com Recomendação da Vacina contra febre amarela e pessoas que vão viajar para essas áreas deve se imunizar.
A vacina, que é administrada via subcutânea, está disponível durante todo o ano nas unidades de saúde e deve ser administrada pelo menos 10 dias antes do deslocamento para áreas de risco, principalmente, para os indivíduos que são vacinados pela primeira vez.
Veja Calendário Estadual de Vacinação
IMPORTANTE: A vacina é feita a partir do vírus vivo atenuado, isso quer dizer que existe uma pequena chance de desenvolver a doença no entanto ela existe na proporção de 1 reação adversa para cada 400 mil doses de vacinas aplicadas segundo as referências científicas existentes.
Em áreas as áreas consideradas de maior risco de exposição como matas, florestas, rios, cachoeiras, parques e o meio rural, utilizar roupas recomenda-se que medidas de proteção individual sejam adotadas, principalmente para quem tem alguma contraindicação para receber a vacina como: usar repelente de insetos de acordo com as indicações do produto; proteger a maior extensão possível de pele através do uso de calça comprida, blusas de mangas compridas e sem decotes, de preferência largas, não coladas ao corpo, meias e sapatos fechados; evitar na medida do possível o deslocamento para áreas rurais e, principalmente, adentrar em matas, seja a trabalho ou turismo; passar o maior tempo possível em ambientes refrigerados, uso de mosquiteiros e telas nas janelas.
Atenção às crianças menores de 9 meses de idade, pois não irão receber a vacina, devendo utilizar-se repelente de acordo com as orientações de faixa etária de cada produto, bem como utilizar mosquiteiros e ou ambiente protegido.
Além da vacina, deve-se manter os cuidados para evitar a proliferação dos mosquitos, mantendo as casas e as ruas limpas sem acúmulo de água parada, habitat ideal para reprodução dos vetores.
Locais que têm matas e rios, onde o vírus e seus hospedeiros e vetores ocorrem naturalmente, são consideradas como áreas de risco. No Brasil, no entanto, a vacinação é recomendada para as pessoas a partir de 9 meses de idade conforme orientações para vacinação e que residem ou se deslocam para os municípios que compõem a Área Com Recomendação de Vacina.
Eventos adversos pós-vacinação
Os eventos adversos são possíveis reações após a vacinação da febre amarela. Os mais comuns relatados segundo estudos são: reações de hipersensibilidade, e as manifestações da própria doença com o desenvolvimento dos sinais e sintomas observados.
A ocorrência de morte em até 30 dias após a vacinação deve ser investigada para confirmação se foi ou não relacionada ao uso da vacina.
Todo evento adverso deve ser investigado e tratado da mesma forma que os casos suspeitos de Febre Amarela. Se qualquer pessoa vacinada desenvolver os sinais e sintomas comuns para doença em até 15 dias após a vacinação, deve rapidamente procurar o serviço de saúde mais próximo para atendimento.
Doação de sangue após a vacinação
Após 28 dias da vacina, as doações de sangue podem ser realizadas. Sugere-se que antes de tomar a vacina as pessoas procurem um hemocentro ou serviço de coleta para doação, evitando que haja desabastecimento dos estoques de bolsas de sangue.
Quem não deve tomar a vacina contra febre amarela?
- Crianças menores de 9 meses de idade.
- Mulheres amamentando crianças menores de 6 meses de idade.
- Pessoas com alergia grave ao ovo.
- Pessoas que vivem com HIV e que tem contagem de células CD4 menor que 350.
- Pessoas em de tratamento com quimioterapia/ radioterapia.
- Pessoas portadoras de doenças autoimunes.
- Pessoas submetidas a tratamento com imunossupressores (que diminuem a defesa do corpo).
Como saber se tenho alergia ao ovo?
Segundo previsto na política nacional de alimentação e nutrição do SUS, os profissionais da atenção básica devem fazer avaliação clínica e orientação nutricional das crianças e adultos identificando alergias alimentares e/ou problemas relacionados à alimentação e nutrição.
Assim, os profissionais das Unidades Básicas de Saúde devem fazer a orientação sobre a dieta alimentar mais adequada em cada caso (incluindo a recomendação de não vacinação quando há componentes alergênicos) e caso haja necessidade, os usuários poderão ser encaminhados para um serviço especializado para realização de avaliação complementar e o melhor encaminhamento em cada caso.
Reduzir a incidência da transmissão dos casos humanos de febre amarela silvestre, impedir a transmissão urbana e detectar oportunamente a circulação viral para orientar as medidas de controle.
A notificação de casos de febre amarela (casos humanos ou epizootias) é compulsória imediata, devendo ser realizada em até 24 horas a partir do conhecimento da ocorrência.
- Caso suspeito 1 - Indivíduo com quadro febril agudo (até 7 dias), acompanhado de icterícia e/ou manifestações hemorrágicas, não vacinado contra febre amarela ou com estado vacinal ignorado;
- Caso suspeito 2 - Indivíduo com quadro febril agudo (até 7 dias), residente ou que esteve em área com transmissão viral (ocorrência de casos humanos, epizootias ou de isolamento viral em mosquitos) nos últimos 15 dias, não vacinado contra febre amarela ou com estado vacinal ignorado;
- Caso confirmado - Todo caso suspeito que apresente pelo menos uma das seguintes condições: isolamento do vírus, PCR e laudo histopatológico compatível com vínculo epidemiológica, todo indivíduo assintomático ou oligossintomático originado de busca ativa que não tenha sido vacinado e que apresente sorologia (MAC-ELISA) positiva para Febre Amarela;
- Caso confirmado por critério clínico epidemiológico - Todo caso suspeito de febre amarela que evolui para óbito em menos de 10 dias, sem confirmação laboratorial, no início ou curso de surto ou epidemia, em que outros casos já tenham sido comprovados laboratorialmente;
- Descartado - Caso suspeito com diagnóstico laboratorial negativo, desde que se comprove que as amostras foram coletadas e transportadas adequadamente; ou, caso suspeito com diagnóstico confirmado de outra doença.
A ocorrência de casos humanos suspeitos e/ou confirmados, de epizootia ou a comprovação de circulação viral em vetores, são importantes para adoção das medidas de controle, portanto a notificação desses eventos deve ser imediata, pela via mais rápida.
- De humanos - As medidas importantes são a vigilância das enfermidades que fazem diagnóstico diferencial com a febre amarela e a vigilância sanitária de portos, aeroportos e passagens de fronteira, com a exigência do certificado internacional de vacina, com pelo menos 10 anos da última dose aplicada para viajantes procedentes de países ou área endêmica de febre amarela.
- De primatas não humanos - Iniciar as medidas de controle a partir da observação de um macaco morto ou doente.
- De vetores silvestres - A medida indicada é a captura destes mosquitos nas áreas de ocorrência de caso humano suspeito e/ou de epizootias, ou em locais de monitoramento da circulação viral, visando se proceder ao isolamento do vírus amarílico.
A ocorrência de casos humanos suspeitos e/ou confirmados, de epizootia ou a comprovação de circulação viral em vetores, são importantes para adoção das medidas de controle, portanto a notificação desses eventos deve ser imediata, pela via mais rápida.
- De humanos - As medidas importantes são a vigilância das enfermidades que fazem diagnóstico diferencial com a febre amarela e a vigilância sanitária de portos, aeroportos e passagens de fronteira, com a exigência do certificado internacional de vacina, com pelo menos uma dose da vacina aplicada para viajantes procedentes de países ou área endêmica de Febre Amarela.
- De primatas não humanos - Iniciar as medidas de controle a partir da vigilância passiva de primata doente ou morto.
- De vetores silvestres - A medida indicada é a captura destes mosquitos nas áreas de ocorrência de caso humano suspeito e/ou de epizootias, ou em locais de monitoramento da circulação viral, visando se proceder ao isolamento do vírus amarílico.
Documentos importantes
Vigilância Epidemiológica
- Plano de Ação e de Contingência para Febre Amarela
- Nota Técnica Nº 67/2025-CGARB/DEDT/SVSA/MS - Atualização do cenário epidemiológico da Febre Amarela (monitoramento 2025-2026)
- Nota Técnica Conjunta Nº 27/2025 - DEDT/DPNI/SVSA - Alerta aos viajantes que se deslocarão para as regiões com detecções de Febre Amarela.
- Nota Técnica Nº 14/2025 - CGARB/DEDT/SVSA/MS - Ações de controle vetorial do Aedes aegypti e do Aedes albopictus em localidades com registro de casos humanos e/ou de primatas não-humanos (PNH) suspeitos ou confirmados para febre amarela
- Alerta epidemiológico 01/2019 – Febre Amarela
- Fluxo de manejo clínico
- Fluxograma Febre Amarela
Imunização
Vigilância de Epizootias
- Ficha de notificação/investigação
- Checklist de atividades a serem desenvolvidas diante da notificação de mortes/adoecimentos/vestígios de PNH
- Modelo - Planilha de monitoramento regionais
- Guia de Vigilância de Epizootias em Primatas Não Humanos e Entomologia Aplicada a Vigilância da Febre Amarela
- Vigilância de Epizootias em PNH no Paraná
Palestras - Eventos de Manejo Clínico
- Apresentação sobre Febre Amarela
- Capacitação em Manejo clínico da Febre Amarela – Atenção Especializada
- Diagnóstico Laboratorial da Febre Amarela
- Febre Amarela x Porta de entrada de Urgência
- Programa Estadual de Imunização
- Situação Epidemiológica da Febre Amarela no Brasil
Materiais de Divulgação
Perguntas e respostas
É uma doença infecciosa causada por vírus, que se manifesta por febre, dor no corpo, amarelão, fraqueza e com alto risco de morte em suas formas graves.
Áreas onde já há casos confirmados da doença, mortes de macacos por febre amarela e detecção do vetor (mosquito). Ainda assim, as áreas consideradas de maior risco são os locais de matas, florestas, rios, cachoeiras, parques e o meio rural.
Na forma silvestre, o vetor (mosquito) é o Haemagogus e o Sabethes. Eles são encontrados em áreas silvestres e de mata. Já na febre amarela urbana (último registro em 1942), a doença é transmitida pelo Aedes aegypti e Albopictus. Daí a grande importância de controle desse vetor, pois além da dengue, zika e chikungunya, também pode transmitir a febre amarela.
Ao picar um macaco ou uma pessoa doente por febre amarela o mosquito adquire o vírus e depois de alguns dias, quando picar outros macacos ou humanos, transmitirá a doença.
Os macacos não transmitem a febre amarela. Adoecem e morrem da mesma forma que os humanos. Por isso, a morte de macacos é um sinalizador da presença do vírus na região.
Geralmente de 3 a 6 dias após a picada, podendo levar até 15 dias.
Os sintomas iniciais incluem febre súbita, calafrios, dor de cabeça, dor nas costas, dor no corpo, náuseas, vômitos e fraqueza. A maioria das pessoas melhora após os sintomas iniciais. No entanto, cerca de 15% dos casos apresenta um breve período de melhora e, então, desenvolvem uma nova fase mais grave da doença. Nesses casos, a pessoa pode desenvolver febre alta, icterícia (coloração amarelada da pele e do branco dos olhos), hemorragia (especialmente a partir do trato gastrointestinal) e, eventualmente, choque e insuficiência de múltiplos órgãos. De 20 a 50% das pessoas que desenvolvem a forma grave da doença morrem.
Os sintomas da febre amarela podem ser confundidos com outras infecções agudas febris. O diagnóstico da forma leve e da forma moderada é difícil, pois pode ser confundido com outras doenças infecciosas do sistema respiratório, digestivo ou urinário. Formas graves com quadro clínico clássico ou fulminante devem ser diferenciadas de malária, leptospirose, febre maculosa, dengue e outras arboviroses (doenças transmitidas por insetos), e também dos casos fulminantes de hepatite. É necessário fazer o diagnóstico diferencial para:
- Dengue, zika, chikungunya ou outras arboviroses;
- Leptospirose: verificar contato com águas de enchentes/roedores;
- Hepatites agudas: verificar estado vacinal;
- Febre maculosa: verificar contato com carrapatos;
- Malária: viagem para áreas endêmicas.
Confirmação laboratorial dos casos suspeitos.
O vírus da febre amarela e o vírus vacinal apresentam uma grande estabilidade genética. Até o momento, não foram detectadas mutações.
Ao identificar sintomas de febre amarela deve-se procurar um médico na unidade de saúde mais próxima e informar sobre qualquer viagem ou atividade em área de risco em até 15 dias antes do início dos sintomas. A observação da morte de macacos assim como picadas de mosquitos em áreas de risco devem ser informados ao médico e enfermeiros assim como o histórico de vacinação contra a febre amarela ou dengue.
Não há tratamento específico para a doença. O médico deve tratar os sintomas, como febre, dores no corpo e cabeça, com analgésicos e antitérmicos, e oferecer suporte. Assim como na dengue, anti-inflamatórios e salicilatos (AAS) devem ser evitados, pois o uso pode favorecer sangramentos. O paciente deve ser acompanhado de perto e o médico deve estar alerta para qualquer sinal de piora do quadro clínico.
A série histórica da doença no Brasil tem demonstrado maior número de casos humanos nos meses de dezembro a maio, devido aumento da temperatura na estação das chuvas, favorecendo a reprodução e proliferação de mosquitos (vetores) e, por consequência, o potencial de circulação do vírus.
Os vetores transmissores da febre amarela têm hábito diurno, realizando o repasto sanguíneo (alimentação) durante as horas mais quentes do dia.
A doença não é contagiosa, ou seja, não há transmissão de pessoa a pessoa ou de animais (macacos) às pessoas. É transmitida somente pela picada de mosquitos infectados com o vírus da febre amarela.
A melhor forma de evitar é por meio da vacinação, que está disponível nas unidades de saúde. Também se recomenda proteção individual com o uso de roupas de mangas compridas, repelentes e mosqueteiros.
Todos os indivíduos de 9 meses a 59 anos de idade que moram em áreas com recomendação de vacinação e que nunca foram vacinados devem buscar uma unidade de saúde. O alerta se estende a quem mora em áreas rurais ou de matas e rios, ou que realizam atividades de trabalho ou lazer como pesca, agricultura, extrativismo de madeira e também os que planejam deslocamentos para áreas com casos confirmados da doença. Nesse caso, a vacina deve ser tomada pelo menos 10 dias antes do deslocamento para o local de risco.
Conforme recomendação da Organização Mundial da Saúde (OMS) apenas uma dose da vacina é indicada para a prevenção, mesmo que já tenha passado 10 anos da aplicação da mesma.
Gestantes, mulheres que amamentam crianças menores de seis meses de idade, alérgicos a ovo, pessoas com o sistema imunológico debilitado em razão de doença ou tratamento e pessoas a partir de 60 anos de idade.Gestantes, mulheres que amamentam e idosos deverão discutir risco-benefício da vacinação com seus médicos.
Sim, mas se a unidade de saúde tiver o registro que a pessoa já tomou a vacina, não será preciso revacinar. Atualmente a Organização Mundial da Saúde (OMS) indica dose única.
Não há problema de associação de álcool com a vacina.
Mesmo um remédio controlado? Existe alguma restrição? E os remédios que contem ácido acetilsalicílico, tipo AAS e aspirina?Não há nenhum problema de interação medicamentosa entre a vacina e outros medicamentos, qualquer que seja o medicamento.
Sim, qualquer vacina pode provocar reações adversas leves, moderadas ou graves. Por esse motivo, orienta-se procurar uma unidade de saúde ao surgimento de qualquer sintoma pós-vacinação.
A vacina pode provocar na maioria das vezes reações locais, dor de cabeça, febre e mal estar em algumas pessoas.
Informações podem ser obtidas através da unidade de saúde mais próxima de sua residência, site da Saúde do Viajante da Secretaria de Estado da Saúde do Paraná e o site do Ministério da Saúde.
A febre amarela urbana foi erradicada no Brasil na década de 40. Embora exista o risco de reurbanização da doença, até o momento, nenhum caso urbano, de transmissão pelo Aedes aegypti foi identificado.
A área de circulação do vírus da febre amarela, considerada de risco para a transmissão para humanos, vem crescendo de forma progressiva desde 2000. Mapas disponíveis no site do Ministério da Saúde mostram claramente essa expansão ao longo dos anos. Certamente, o processo de desmatamento com consequente desequilíbrio ambiental, aliado ao aumento do ecoturismo e da construção de moradias em áreas próximas a matas, tem contribuído para o aparecimento de epidemias de febre amarela, com surtos registrados há cerca de sete anos.
FONTE: SESA E MINISTÉRIO DA SAÚDE